Während es beim Glaukomscreening um Prophylaxe und die Verhinderung späterer Schäden geht, lassen sich bei Kataraktpatienten die das Sehvermögen beeinträchtigenden Veränderungen revidieren. Vor allem unter den älteren Kunden eines Augenoptikers befinden sich zahlreiche mit beginnender oder auch fortgeschrittener Katarakt. Um ihnen auch zukünftig ein optimales Sehvermögen zu ermöglichen und sie als Kunden zu behalten, sind ein Verständnis der Kataraktentwicklung sowie der verschiedenen Lösungsmöglichkeiten unabdingbar.
Die Mehrzahl der betroffenen Patienten kommt wohl einfach nur wegen einer neuen Brille zum Augenoptiker. Doch was tun, wenn der Visus auch nach einer gründlichen Refraktionsbestimmung nicht deutlich angestiegen ist. Oder nur so viel, dass man damit nur schwerlich ohne größere Einschränkungen durch das tägliche Leben kommt? Unter solchen Umständen ist es kaum sinnvoll, noch schnell eine neue Brille oder ein paar neue Brillengläser zu verscherbeln. Damit würde keiner glücklich werden. Weder der betroffene Patient, der anschließend nicht besser sieht, noch der refraktionierende Augenoptiker, der diesen Kunden wahrscheinlich so bald nicht – wenn überhaupt noch einmal – wieder sieht. Die einzige Lösung, mit der alle langfristig glücklich und zufrieden werden, ist die Überweisung an einen Ophthalmologen, der die Katarakt operiert.
Damit ein solches System in der Praxis funktioniert, muss man allerdings das Problem mit der neuerdings vielerorts angesagten Primary Eye Care für sich selbst schon gelöst haben. Sich im Klaren darüber sein, wer sie anbietet, was sie beinhaltet und wo sie anfängt und endet. Zur Selbstfindung ist es dann ganz hilfreich, sich in Erinnerung zu rufen, dass es oberhalb von primary nichts mehr gibt, per Definition nicht mehr geben kann. Dann kann man auch niemanden mehr dahin überweisen. Folglich bleibt als Lösungsweg nur die Kooperation mit der Ärzteschaft oder zumindest einigen Ärzten im unmittelbaren Umfeld. Diese Überlegung soll jetzt keine rhetorische Spitze oder was immer sein. Sondern eine ganz nüchterne Überlegung. Aber das Endergebnis entscheidet allein darüber, ob das Screeningangebot des Augenoptikers von seinen Kunden am Ende positiv oder negativ aufgenommen wird.
Was immer der Augenoptiker veranstaltet oder erklärt, in letzter Instanz richten darüber Reaktion und Antwort des Ophthalmologen, den der positiv gescreente Kunde anschließend aufsucht. Unabhängig vom erhobenen Befund kann in dieser Situation ein einziger Satz des Augenarztes das gesamte Screening des Augenoptikers in seiner Wirkung ins Gegenteil verkehren.
Therapie der Katarakt
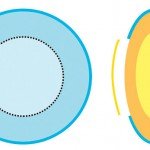
Eine medikamentöse Therapie der Katarakt gibt es nicht. Es existieren keine Substanzen, mit denen man eine Trübung der Augenlinse gezielt wieder rückgängig machen kann. Auch Augentraining oder besondere Ernährungsweisen oder -zusätze können eine Katarakt nicht rückbilden oder das Sehen verbessern. Viele der Betroffenen mögen sich zwar im Einzelfall verzweifelt an einen der zahllosen Strohhalme klammern, die ihnen die Boulevardpresse ständig in Form von neuen Wundermitteln bietet. Aber in der Praxis ist das nur verschwendetes Geld und verlorene Zeit.
Die einzig mögliche Therapie besteht in der chirurgischen Entfernung der getrübten natürlichen Augenlinse. Die Kataraktextraktion ist heute ein Routineeingriff und nur mit einem vergleichsweise geringen Risiko behaftet. Komplikationen treten nur in seltenen Fällen auf. In Deutschland werden zwischenzeitlich pro Jahr mehr als 600000 Augen an einer Katarakt operiert. Diese Zahl stieg in den vergangenen Jahren stark an. Die Kataraktextraktion ist der mit großem Abstand am häufigsten durchgeführte chirurgische Eingriff in Deutschland. Weltweit werden pro Jahr mehr als 14 Millionen Kataraktoperationen vorgenommen.
In der überwiegenden Mehrzahl der Fälle wird man heute gleichzeitig unmittelbar nach der Entfernung der getrübten Linse eine künstliche Augenlinse in das Auge implantieren. Nur in wenigen Ausnahmefällen ist dies aus medizinischen Gründen nicht möglich. Mit der Intraokularlinse können die betroffenen Patienten anschließend wieder wie gewohnt sehen. Der gesamte Eingriff mit Entfernen der getrübten natürlichen Linse und Implantation der Kunstlinse dauert nicht länger als zwanzig oder dreißig Minuten. Die Mehrzahl der Eingriffe wird heute ambulant und unter lokaler Anästhesie vorgenommen. Selbstverständlich kann eine vorhandene Fehlsichtigkeit bei der Auswahl der künstlichen Augenlinse berücksichtigt bzw. mit eingerechnet werden. Der Patient kann dann entscheiden, ob er für die Ferne oder die Nähe korrigiert werden möchte. Die Mehrzahl der Betroffenen entscheidet sich für die Fernkorrektion per Intraokularlinse und benötigt anschließend für Naharbeiten eine einfache Lesebrille.
Seit einigen Jahren werden auch Intraokularlinsen im Mehrstärkendesign angeboten. In der Praxis allerdings haben sie sich noch nicht allgemein durchsetzen können. Die monofokale Intraokularlinse gilt immer noch als der Standard auf diesem Sektor. Die Entscheidung für oder gegen einen bestimmten Linsentyp ist aber ebenso wie die Entscheidung für die Fern- oder Nahkorrektur eine individuelle Entscheidung des betroffenen Patienten. Ein umfassendes und aufklärendes Informationsgespräch mit dem von ihm ausgewählten Ophthalmochirurgen wird im Einzelfall beide sicherlich zu einer gemeinsamen Lösung finden lassen. Für den screenenden Augenoptiker macht es wenig Sinn, sich in dieser Frage einzumischen. Dennoch sollte man über die verschiedenen Intraokularlinsentypen Bescheid wissen. Einmal, damit man sich mit den Patienten unterhalten kann und versteht, von was sie reden. Darüberhinaus aber auch, um bei späteren Refraktionsbestimmungen und Kontrollen des vorderen Augenabschnittes entsprechend verantwortungsvoll handeln zu können. Schließlich benötigen die Betroffenen nach erfolgter Kataraktoperation neue Brillen. Bei einem bestimmten Prozentsatz davon tritt später auch ein Nachstar auf, der eventuell wiederum einer Behandlung bedarf.
Indikation zur Katarakt-OP
Früher musste man mit der chirurgischen Entfernung einer getrübten Augenlinse so lange warten, bis der Star „reif“ war. Dies bedeutete, man mußte eine bestimmte Zeit mit mehr oder minder starker Beeinträchtigung der Sehschärfe leben. Heute ist dies glücklicherweise nicht mehr länger der Fall. Moderne Operationstechniken haben die mit einer Kataraktextraktion einhergehenden Risiken signifikant reduziert und den Eingriff zu einem der sichersten und weitgehend komplikationslosen werden lassen. Der Zeitpunkt für den Eingriff wird nicht mehr allein nach medizinischen Gesichtspunkten gewählt, sondern kann weitgehend den Wünschen und Bedürfnissen des betroffenen Patienten angepasst werden. Das bedeutet, eine Katarakt kann extrahiert werden, sobald der Patient in seinem täglichen Leben oder bei seiner Arbeit durch die Linsentrübung stärker beeinträchtigt oder behindert ist. Im allgemeinen bestimmen der betroffene Patient und sein behandelnder Ophthalmologe den Zeitpunkt der Operation gemeinsam.
Starre oder harte Kriterien für eine Kataraktoperation gibt es verständlicherweise nicht. Die Entscheidung für den richtigen Zeitpunkt des chirurgischen Eingriffs ist immer eine individuelle. Im allgemeinen kann man davon ausgehen, dass betroffene Patienten zunehmend Probleme in ihrem normalen Alltag bekommen, so bald ihr Fernvisus unter einen Wert von 0,6 oder 0,5 abfällt. Auch bei der Teilnahme am Straßenverkehr kann man in diesen Fällen Probleme erwarten. Je nach Art und Umfang der vorhandenen Trübung und den visuellen Anforderungen in Beruf und Alltag können Schwierigkeiten aber auch schon früher auftreten. Andererseits gibt es zahlreiche betroffene Patienten, die eine Operation scheuen, insbesondere eine an einem so wichtigen Organ wie dem Auge. Ein Berufskraftfahrer wird für sich sicherlich einen früheren Operationszeitpunkt anstreben als ein Rentner. Und ein Rentner, der viel liest, wiederum einen früheren als jener, der Bücher nur zum Pressen von Blumen verwendet. Aber dies ist eine individuelle Entscheidung eines jeden Einzelnen. Die moderne Operationstechnik macht es möglich, dieser Festlegung weitgehend nachkommen zu können.
Die Entscheidung für den richtigen Zeitpunkt der Katarakt- extrakton basiert zu wesentlichen Teilen auf subjektiven Kriterien. Es gibt keinerlei Messwert oder Messgerät, mit dem man eine eindeutige Entscheidung für oder gegen eine Operation zu einem bestimmten Zeitpunkt begründen könnte. In der täglichen Praxis gibt es sowohl Auswüchse in der einen als auch in der anderen Richtung. Das bedeutet, es werden Patienten operiert, die eigentlich gar keine stärkere Beeinträchtigung ihrer Visusleistung beklagt hatten. So selten können diese Fälle nicht sein, denn in der medizinischen Literatur gibt es dafür bereits die Terminologie „Californian Cataracts“.
Auf der anderen Seite werden betroffene Patienten trotz massiver Beeinträchtigung ihrer visuellen Fähigkeiten immer wieder vertröstet mit einem Operationstermin. Wir müssen den Star noch beobachten, er ist noch nicht reif, bekommen sie Quartal für Quartal zu hören. Das bundesdeutsche Abrechnungssystem in der GKV bringt auf diesem Weg ein paar mehr Quartalspauschalen. Wenn der Gesetzgeber mit aller Gewalt und uneingeschränkt Wirtschaftlichkeit im medizinischen Bereich fordert, dann zählen auch solche Handlungsweisen dazu. Es ist nicht immer böser Wille und es sind nicht immer streng medizinische Gründe, die den Ausschlag geben, wenn eine Operation zeitlich weiter in die Zukunft verschoben wird. Aber dies ist ein politisch verursachtes Problem.
Der Gesetzgeber hat die Kata-raktextraktion, die bis vor einigen Jahren regelmäßig stationär in einer Klinik durchgeführt wurde, zwischenzeitlich als primär ambulant durchzuführenden Eingriff klassifiziert. Entsprechend gibt es vielerorts sogenannte Katarakt-Strukturverträge, nach denen die operierenden Ärzte abrechnen müssen. Und diese Verträge beinhalten nicht nur bestimmte Kriterien, die erfüllt sein müssen, damit eine Operation zulasten der GKV abrechenbar ist. Sie schreiben vielmehr auch bestimmte Kontingente fest. Wenn die ausgeschöpft sind, dann gibt es keine Vergütung mehr für darüberhinaus gehende Eingriffe. Nicht einmal in Form einer – in solchen Fällen unzulässigen – IGeL Leistung, die der betroffene Patient dann selbst bezahlen müsste. Es gestaltet sich überaus schwierig, einem betroffenen Patienten im Alter von 70 Jahren solche Zusammenhänge zu verdeutlichen, wenn sein Star erst noch reifen soll, er aber keine Zeitung und keine Bücher mehr lesen kann.
Die individuelle Beeinträchtigung des Sehens des Kataraktpatienten ist entscheidend für den Zeitpunkt der Operation einer Katarakt. Zumindest bei älteren Patienten ist es in der täglichen Praxis nicht immer leicht, diese Beeinträchtigung abzuschätzen. Denn je nach Art und Ausprägung der Katarakt und vor allem: je nach Tätigkeit des Betroffenen sind diese Beeinträchtigungen stark unterschiedlich. Sinnvoll ist es in solchen Fällen, gezielt zu fragen, wann und unter welchen Bedingungen das Sehen subjektiv als unzureichend oder schlecht empfunden wird. Gegebenenfalls kann man versuchen, ähnliche Bedingungen im Refraktionsraum herzustellen und unter diesen Bedingungen dann eine Visusbestimmung vornehmen.
Als hilfreich erweist sich in vielen Fällen eine Visusbestimmung an Testtafeln mit geringem Kontrast. Solche gibt es sowohl in Form von Tafel für einen Ferntest als auch für eine Nah-Leseprobe. Es existieren mittlerweile sogar von hinten beleuchtete Sehzeichentafeln. Zur Not kann man sich solche Tafeln auch mit dem Computer und entsprechenden Programmen selbst fertigen. Man scannt dazu normale Tafeln mit Standardkontrast und reduziert diesen Kontrast anschließend per Software auf den gewünschten Wert. Auf diese Weise kann man sich auch Tafeln mit verschiedenen Kontraststufen ausdrucken.
Um den Einfluss von Blendungserscheinungen zu simulieren, kann man zunächst die Raumbeleuchtung im Refraktionsraum maximieren. Wird dann das Sehen bereits merklich beeinträchtigt, kann man von einer weiter fortgeschrittenen bzw. zumindest stark störenden Katarakt ausgehen. Vor allem Personen, die häufig nachts mit dem Auto unterwegs sind, werden in solchen Fällen früher operiert werden müssen. Das gilt vor allem für Berufskraftfahrer. Das Entgegenkommen von Fahrzeugen in der Nacht bzw. die Blendwirkung von deren Scheinwerfer kann man ebenfalls mit einfachen Mitteln im Refraktionsraum simulieren. Dazu nutzt man im abgedunkelten Raum beispielsweise eine kleine Taschenlampe, Ophthalmoskop, Skiaskop oder auch die Beleuchtungseinrichtung des Spaltlampenmikroskops. Damit verursacht man das Gegenlicht und die von ihm bestimmte Blendung und bestimmt den sogenannten Gegenlichtvisus. Man leuchtet mit einer dieser Lichtquellen einfach in Richtung des in Blickrichtung gegenüber sitzenden Betroffenen (aber natürlich nicht gerade bzw. direkt ins Auge) und läßt ihn dabei die Sehprobentafel lesen. Variiert man die Position der Lichtquelle anschließend, dann läßt sich der Einfluss der blendenden, entgegen gerichteten Lichtquelle nicht nur sehr gut demonstrieren, sondern auch in seinem Ausmaß gut abschätzen.
Kataraktextraktion: Medizinische und finanzielle Kriterien im Wettstreit
Wer als Kataraktpatient heute einen Ophthalmochirurgen sucht oder wer als screenender Augenoptiker einen seiner Kunden an einen solchen verweisen möchte, der wird heute vielfach mit für einen Laien schwer verständlichen Vorkommnissen in diesem Vorfeld der Therapie konfrontiert. Das hängt zum einen damit zusammen, dass die Kataraktchirurgie im Verlauf der letzten drei Jahrzehnte eine überaus stürmische Entwicklung durchlaufen und große, teilweise revolutionäre Fortschritte dabei gemacht hat. Die immer besseren chirurgischen Techniken und die in zunehmend schonender Weise durchführbaren Eingriffe haben die Komplikationsrate stark absinken lassen und die Indikationsstellung dramatisch liberalisiert. Parallel dazu hat sich die Anzahl der durchgeführten Operationen in wenigen Jahren mehr als vervierfacht. Das in der Praxis beobachtete Ausmaß lässt sich allerdings nicht mehr allein durch die Fortschritte in den Bereichen Technik und Sicherheit erklären. Der Gesetzgeber hat deshalb auch für Kataraktextraktionen limitierende Regeln geschaffen, zu denen u.a. Strukturverträge und Budgetierungen zählen.
In Strukturverträgen zur Kataraktversorgung wird in der Regel eine Visusgrenze festgeschrieben. So wird beispielsweise eine Grenze von 0,5 bestimmt, oberhalb derer die GKV die Kosten einer Kataraktextraktion nicht übernimmt. Dies ist allerdings nicht gleichbedeutend damit, dass jemand, der unter optimalen Bedingungen oder im abgedunkelten Refraktionsraum eine höhere Sehschärfe erreicht, nicht zu Lasten der Krankenkasse operiert werden darf. Denn auch wenn ein Gegenlichtvisus von 0,5 oder weniger erreicht wird, kann eine Indikation gegeben sein. Darüberhinaus gibt es noch einige andere Indikationen, die einen Eingriff zu Lasten der GKV auch bei höheren Visuswerten ermöglichen. Aber dies ist Sache des behandelnden Arztes und der screenende Augenoptiker sollte sich hier besser nicht weiter einmischen.
Diagnostik und Indikationsstellung erfordern sehr viel ärztliches Fachwissen, und wer sich als Vierter im Bunde (neben Patient, Arzt und GKV) hier mit unzureichendem Kenntnisstand einmischt, der läuft sehr stark Gefahr, am Ende als der Verlierer dazustehen. Man sollte stets überlegen, ob es da nicht Parallelen gibt zwischen dem Kunden, der zum Augenoptiker kommt und fordert: Messen Sie doch einmal schnell meine Hornhautradien oder messen sie kurz meine Brillenstärke aus. Schreiben Sie mir die Werte bitte auf, mehr brauche ich nicht. Und dem Patienten, der zum Augenarzt geht und erklärt: Operieren Sie doch einmal schnell meinen Grauen Star.
Ablauf der modernen Kataraktextraktion
In der Mehrzahl der Fälle wird eine Kataraktoperation heute ambulant und lediglich unter lokaler Anästhesie vorgenommen. Die Patienten können anschließend nach einer kurzen Ruhezeit nach Hause gebracht werden. Sie müssen sich in der Praxis abholen lassen, da sie selber unmittelbar im Anschluss an den Eingriff noch nicht Auto fahren dürfen. Im Einzelfall kann es allerdings aufgrund verschiedener Faktoren erforderlich sein, von dieser Norm abzuweichen. In der Regel wird – aus prinzipiellen Sicherheitsgründen – immer nur ein Auge operiert. Das kontralaterale Auge folgt gegebenenfalls einige Tage oder Wochen später.
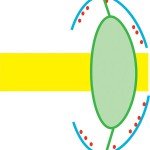
Die örtliche Narkose wird entweder durch Augentropfen oder durch eine Injektion neben (parabulbär) oder hinter (retrobulbär) das Auge vorgenommen. Dabei ist die erstgenannte Variante am angenehmsten bzw. am wenigsten schmerzhaft. Eine Vollnarkose ist nur noch bei besonderen Gegebenheiten oder auf besonderen Wunsch des Betroffenen erforderlich. Der chirurgische Eingriff wird anschließend unter dem Operationsmikroskop durchgeführt. Dabei werden in der überwiegenden Mehrzahl der Fälle zunächst der harte Linsenkern und die Linsenrinde mittels Ultraschall im Auge zerkleinert und mittels einer speziellen Vorrichtung abgesaugt (Phacoemulsifikation). Zur Entfernung von Linsenkern und -rinde wird der Kapselsack auf seiner Vorderseite mit einer runden Öffnung mit einem Durchmesser von etwa 5mm versehen (Kapsulotek-tomie). Der hintere Teil der Kapsel wird im Auge belassen (extrakapsuläre Extraktion), er wird für die Aufnahme und Befestigung der unmittelbar gleichzeitig implantierten künstlichen Linse genutzt. Die künstliche Linse wird beispielsweise durch elastische Bügel bzw. eine Art Halteschlaufen im Kapselsack fixiert. Man bezeichnet den in solchen Fällen implantierten Linsentyp als Hinterkammerlinse. Davon unterschieden werden die Vorderkammerlinsen sowie die irisgestützten Intraokularlinsen. Eine vor der Operation bestehende Fehlsichtigkeit kann selbstverständlich bei der Berechnung der Intraokularlinse berücksichtigt werden. Das Auge kann dazu mit Ultraschall exakt vermessen werden.
Die extrakapsuläre Kataraktex-traktion per Phacoemulsifikation ist heute im allgemeinen die Methode der ersten Wahl. Die natürliche Abgrenzung zwischen vorderer und hinterer Augenkammer bleibt dabei erhalten. Dadurch, dass die Linsenkapsel im Auge belassen wird, verfügt der hintere Augenabschnitt über eine höhere Integrität bzw. größere Stabilität. Auf diese Weise kommt es in den Jahren nach der Kataraktextraktion seltener zu Komplikationen an der Netzhaut des Auges. Damit der Kapselsack im Auge belassen werden kann, darf die sehr dünne und empfindliche hintere Kapsel im Verlauf des chirurgischen Eingriffs nicht beschädigt werden. Mit den modernen Operationstechniken und -geräten ist dies aber heute im Normalfall sehr gut möglich.
Der für die eine Phacoemulsifikation sowie die Implantation der Kunstlinse erforderliche Einschnitt in das Auge ist mit moderner Technik lediglich noch maximal etwa 3mm lang. Durch diese kleine Öffnung, die heute als Tunnelschnitt bezeichnet wird, werden alle benötigten Instrumente in das Auge eingeführt. In der Regel muss der Einschnitt anschließend nicht mehr vernäht werden. Er wird selbstdichtend und selbstheilend angelegt. Dadurch werden Verzugserscheinungen bzw. Verspannungen im Nahtbereich sowie in deren Folge entstehende zylindrische Brechwerte der Hornhaut vermieden. Viele der auf diese Weise operierte Patienten benötigen für ihre normale Sehaufgaben postoperativ – je nach Wunsch, entweder für die Ferne oder die Nähe – keine Brille mehr. Es ist auch eine Art Monovision Korrektion möglich, bei der ein Auge mit einer Intraokularlinse mit Fernkorrektion und das kontralaterale mit Nahkorrektion versehen wird. Diese Variante ist vorwiegend für Patienten zu empfehlen, die bereits vor ihrer Kataraktextraktion auf entsprechende Weise gesehen haben. Für alle anderen ist sie doch stark gewöhnungsbedürftig und im ungünstigsten Fall nur schwer rückgängig zu machen.
Unmittelbar nach einer Katarakt-extraktion sollten sich die Patienten mit verschiedenen extremen Belastungen des Auges zurück halten. Man sollte sich in den folgenden Wochen nicht nach vorne auf den Boden bücken, keine körperlich schweren Arbeiten verrichten, sollte selbstverständlich keinen Leistungssport betreiben und aufgrund der erhöhten Infektionsgefahr nicht schwimmen oder baden gehen. Druck auf das Auge sollte ebenso vermieden werden wie häufiges Reiben. Die erste Zeit nach der Operation müssen zur Verhinderung von Komplikationen regelmäßig Augentropfen getropft werden. Vier bis sechs Wochen nach dem Eingriff kann in der Regel die neue Brillenstärke bestimmt und eine entsprechende Sehhilfe angefertigt werden. Dies ist deutlich kurzfristiger als früher, wo man noch längere Schnitte anlegte, um die getrübtre Linse aus dem Auge zu entfernen.
Prognose vor einer Kataraktextraktion
Die Komplikationsrate bei einer Kataraktextraktion ist heute in den Industrienationen recht gering. Sie liegt insgesamt bei ein bis drei Prozent der Patienten. Die meisten dieser Komplikationen lassen sich aber darüber hin-aus sehr gut und erfolgreich behandeln. Ansonsten erreichen viele Patienten wieder eine für ihr Alter normale Sehschärfe. Dies gilt natürlich nur für die Fälle, wo keine weiteren Erkrankungen des Auges beobachtet werden. Liegen hingegen noch andere Diagnosen vor, dann kann die Sehschärfe durch die Kataraktex-traktion auch nur um den Anteil erhöht oder wiederhergestellt werden, der durch die Katarakt vermindert wurde. Auf die Schäden und Beeinträchtigungen, die durch andere Erkrankungen verursacht sind, hat der Eingriff selbstverständlich keinen (reduzierenden oder heilenden) Einfluss. Dies betrifft vor allem Patienten mit Schädigungen im Bereich der Macula, aber auch durch Glaukom geschädigte Augen. Vor allem bei weit fortgeschrittener Katarakt und bei Patienten, über die keine frühere Patientenakte vorhanden ist, lässt sich im individuellen Fall eine genaue Prognose nur sehr schwer oder gar nicht abgeben. Letztlich ist dies aber eine Diskussion, die sinnvoll und nutzbringend nur zwischen dem betreffenden Patienten und seinem behandelnden Arzt geführt werden kann.
Nachstarbildung
Bei einem bestimmten Prozentsatz der extrakapsulären Kataraktextraktionen kommt es einige Zeit nach dem Eingriff zur Ausbildung eines sogenannten Nachstars (Cataracta secundaria). Er stellt heute die mit Abstand häufigste post-operative Komplikation nach modernen Kataraktoperationen dar. Beim Nachstar bilden sich im Bereich der im Auge verbliebenen hinteren Linsenkapsel einige Zeit nach der Entfernung der Augenlinse strukturelle Veränderungen. Sie führen wiederum zu einer reduzierten Sehschärfe der betroffenen Patienten. Ein Nachstar kann nur nach einer extrakapsulär vorgenommenen Linsenextraktion auftreten, weil der Bereich bzw. Teil der hinteren Linsenkapsel, in dem er auftritt, bei einer intrakapsulären Extraktion ebenfalls aus dem Auge entfernt wird. Aufgrund anderer gewichtigerer Vorteile ist die Phacoemulsifikation, eine weiter entwickelte Variante der extrakapsulären Extraktion, heute im Normalfall die Methode der ersten Wahl.
Einige, vor allem die älteren der von einem Nachstar betroffenen Patienten, zeigen in einer solchen Situation mehr oder weniger ausgeprägte Anzeichen von Resignation. Sie befürchten, dass die Operation am Ende doch nicht viel gebracht hat oder der Star wieder zurück gekommen ist. Einige halten den Operationserfolg lediglich für einen vorübergehenden. Insbesondere diesen Patienten kann der screenende Augenoptiker helfen. Dadurch, dass er ihnen ihre Situation erklärt und sie ermuntert, ihren Augenarzt noch einmal zu konsultieren. In einigen Fällen ist es schwierig, die betroffenen Patienten dazu zu ermutigen. Viele verlangen ganz einfach nur nach einer neuen, stärkeren Brille; häufig auch aus Angst. Aber man sollte ihnen in diesem Zusammenhang deutlich und leicht verständlich erklären, dass sie mit ihrer Vermutung, die Operation habe nur kurzfristigen Erfolg gezeigt, vollkommen falsch liegen. Und dass man den neuerlichen Abfall der Sehschärfe, der häufiger einmal vorkommt, durch einen vollkommen schmerzfreien und kurzfristig durchführbaren Eingriff am Auge wieder beheben kann. Anschließend lässt sich mit der künstlichen Linse dann wieder so gut sehen wie kurz nach dem operativen Eingriff.
Die Auftreten einer Cataracta secundaria ist von verschiedenen Faktoren abhängig. Die Häufigkeit wird in der Literatur zwischen 10 und mehr als 50% der extrakapsulär operierten Kataraktpatienten angegeben. Sowohl die Operationstechnik als auch die Art der implantierten Intraokularlinse haben einen Einfluss auf das Auftreten eines Nachstars. Ausschließen kann man sein Auftreten allerdings nicht. Es existieren zwar einige Faktoren, durch deren Anwendung oder Berücksichtigung man die Nachstarrate auf eben diese genannten 10 oder 15% reduzieren kann. Aber dieser Anteil lässt sich schlussendlich auch im günstigsten Fall nicht verhindern.
Zwei nicht medizinische Faktoren wirken sich ebenfalls auf die ausgeprägte Schwankung der berichteten Nachstarrate aus. Zum einen gibt es keine allgemein akzeptierten Kriterien, nach denen die beobachteten Nachstarphänomene eindeutig und nachvollziehbar klassifiziert werden. Die Einschätzung erfolgt subjektiv nach dem Eindruck des Beobachters bzw. des die Diagnose stellenden Arztes. Es existieren auch keine bestimmten Grenzen für eine Visusreduktion, bei deren Überschreiten man eindeutig von einem Nachstar reden kann – sofern solche Grenzwerte überhaupt in der Praxis realistisch sein sollten. Der zweite Faktor schließlich ist rein wirtschaftlicher Art. Die Therapie des Nachstars erfolgt in aller Regel mit einem Nd:YAG-Laser. Ein solches Gerät ist teuer. Und wenn es einmal vorhanden ist, sollte es sich auch rechnen. Die Hintergründe sind analog denen bei der Computer-Tomographie. Wenn der Gesetzgeber das Gesundheitssystem primär wirtschaftlich steuern will, kann man diese Denk- und Handlungsweise nicht einmal verurteilen. Aufgrund der Häufigkeit des Auftretens ist der Nachstar – nach der Kataraktex-traktion – der am häufigsten durchgeführte chirurgische Eingriff in der ophthalmologischen Praxis.
Entstehung und Arten eines Nachstars
Ein Nachstar entsteht durch Zellveränderungen und Membranbildung im Bereich der nach einer extrakapsulären Kataraktextraktion im Auge belassenen hinteren Linsenkapsel. Dabei trübt sich nicht die Hinterkapsel selbst. Vielmehr dient die Kapsel als eine Art Gerüst oder Unterlage für das abnormale Wachstum anderer Zellstrukturen, in diesem Fall von Zellen des Linsenepithels. Je mehr in Zentrum der hinteren Linsenkapsel diese Veränderungen auftreten, umso stärker sind die Beeinträchtigungen des Sehens. Man beobachtet verschiedene Arten von Zellveränderungen, die zu einem Nachstar führen. Die drei grundlegenden Arten sind: Metaplasie und Hyperplasie der Zellen des Linsenepitheliums sowie eine Fibrose der Linsenkapsel.
Als Metaplasie bezeichnet man allgemein eine qualitative Umwandlung eines (differenzierten) Gewebes in ein anderes (differenziertes) Gewebe. Sie tritt auf als Anpassungsvorgang von verbliebenem, noch teilungsfähigem Gewebe an veränderte Bedingungen. In speziellen Fall des Nachstars handelt es sich bei dem verbliebenen Gewebe um die Zellen des Linsenepithels, die im Auge verblieben sind. Das Linsenepithel findet man lediglich im Bereich der vorderen Linsenkapsel; aber bei einer Kapsulo-tektomie wird nur ein kreisförmiger zentraler Teil der vorderen Kapsel mit einem Durchmesser von 5 bis 6mm entfernt. Die Randbereiche der vorderen Kapsel verbleiben zusammen mit der hinteren Linsenkapsel und dem Aufhängeapparat der Linse im Auge, um der Intraokularlinse einen besseren Halt zu geben. Die vorgenannte Art der Zellveränderungen ist die häufigste Ursache eines Nachstars.
Als Hyperplasie bezeichnet man allgemein eine Organvergrößerung bzw. Wucherung aufgrund von krankhaftem Zellwachstum bei fehlerhaften Steuerungsimpulsen. Im Falle von Zellen des Linsenepithels bezeichnet man das entstehende Krankheitsbild bzw. die Veränderungen auch als Elschnig Perlen.
Als letzte Ursache für einen Nachstar ist eine Fibrose der Linsenkapsel zu nennen. Als Fibrose bezeichnet man allgemein eine Vermehrung des Bindegewebes. Beim Nachstar tritt diese Erscheinung meist kurzfristig nach dem operativen Eingriff auf. Dabei stimuliert die Entzündungsreaktion wahrscheinlich eine pseudo-fibrotische Metaplasie der Linsenepithelzellen und verursacht die Ablagerung von kollagenen Fasern. Im günstigsten Fall kann auf diese Weise die Fixierung der künstlichen Linse verstärkt werden. Zumindest bei intakter hinterer Kapsel und nicht eingerissenem vorderen Ring der Kapsel. Ist die Kapsel allerdings eingerissen, können die fibrotischen Kräfte so stark werden, dass sie die Intraokularlinse aus ihrer Position verdrängen. Meist tritt diese Veränderung allerdings schon wenige Wochen nach den chirurgischen Eingriff auf und wird vom kontrollierenden Ophthalmologen im Verlauf der normalen Kontrolltermine erfasst bzw. behandelt.
Seltener beobachtet man, dass nach der extrakapsulären Kataraktextraktion innerhalb des Kapselsackes verbliebenes Material der Linsenrinde die Kapsel eintrübt. Diese Veränderungen treten in der Regel in der mittleren Peripherie auf, an den Randbezirken des vorderen Kapselrests. Sie werden als Soemmering Ring (benannt nach dem Frankfurter Arzt Samuel von Soemmering (1755–1830) bezeichnet. Aufgrund ihrer peripheren Lage beeinträchtigen sie das Sehen meist nicht.
Für den screenenden Augenoptiker ist eine Differenzierung der einzelnen Arten bzw. Ursachen des Nachstars nicht unbedingt von Bedeutung. Es reicht aus, die Veränderungen zu erkennen und die dadurch verursachte Beeinträchtigung des Sehvermögens abzuschätzen sowie die Betroffenen über die ophthalmologischen Abhilfemaßnahmen zu informieren und gegebenenfalls einer Behandlung zuzuführen.
Auftreten und Erkennung eines Nachstars
Der Zeitpunkt, zu dem ein Nachstar auftritt oder visuelle Beeinträchtigungen verursacht, kann sehr unterschiedlich sein. Ein Nachstar kann sowohl bereits drei Monate nach dem chirurgischen Eingriff auftreten, als auch drei oder fünf Jahre später. Vor allem die später auftretenden Fälle landen häufig beim Augenoptiker, weil die Betroffenen lediglich einen Visusabfall beklagen und deshalb nach einer neuen Brille verlangen. Deshalb sollte man in solchen Fällen genau abwägen, was eine eventuelle Stärkenänderung am Ende in der Praxis bringt und ob damit die Erwartungen des Kunden auch wirklich erfüllt werden.
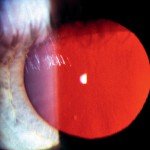
Zur Beobachtung eines Nachstars eignet sich vorzugsweise die Spaltlampe. Man kann die Eintrübungen einmal mit direkter Beleuchtung und einem Spalt durch die Pupille beobachten. Sie erscheinen dann als milchige oder neblige Schicht hinter der Pupille. Das Erscheinungsbild erinnert ein wenig an einen Sternennebel oder eine Galaxie. Ohne medikamentöse Pupillenerweiterung muss man gegebenenfalls das Licht etwas stärker zurück nehmen oder gar einen Farbfilter zur weiteren Reduktion vorschalten. Häufig lässt sich dann auch noch der periphere Bereich bzw. der Rand der Kapsulorhexis beobachten.
Umfang und Ausmaß der Trübungserscheinungen lassen sich besonders gut im regredienten Licht von der Retina beurteilen. Dazu schickt man ein schmales Lichtband durch den äußeren Rand der Pupille. Vor dem rötlichen retinalen Reflex erkennt man jetzt Schatten, die umso größer und ausgeprägter erscheinen, je stärker die Trübungen sind.
Behandlung des Nachstars
Die Behandlung des Nachstars wird in aller Regel ambulant mit einem Neodym-YAG Laser (Kurzform: Nd:YAG oder ausgeschrieben: Neodym-dotierter Yttrium-Aluminium-Granat-Laser) durchgeführt. Der Festkörperlaser arbeitet mit rotem Licht mit einer Wellenlänge von 1064 nm und ist mit einem Spaltlampenmikroskop kombiniert. Die Behandlung ist vollkommen schmerzlos und dauert lediglich wenige Minuten. Im Verlauf des Eingriffs durchlöchert der Laser die eingetrübte hintere Linsenkapsel und schafft auf diese Weise im zentralen Bereich wieder freien und ungehinderten Lichtdurchlass. Der Eingriff verläuft vergleichsweise komplikationslos. Seine Auswirkungen bleiben meist dauerhaft erhalten. Nur in wenigen Fällen muss das Verfahren zu einem späteren Zeitpunkt noch einmal wiederholt werden.
Teilen: